Возрастная макулярная дегенерация
Что такое возрастная макулярная дегенерация?
Возрастная макулярная дегенерация (ВМД) – это хроническое прогрессирующее заболевание заднего отдела глаза, характеризующееся дистрофическими процессами в центральной зоне сетчатки и сосудистой оболочке глаза.


Количество людей, страдающих ВМД
ВМД является одним из наиболее частых в мировой практике заболеваний, приводящих к снижению и необратимой потере зрения. По данным статистики, в России заболеваемость ВМД составляет более 15 человек на 1000 населения (в Самарской области 14 на 1000), и каждый 20 россиянин находится под угрозой этого серьезного заболевания. Научно доказано, что процент заболеваемости растет вместе с увеличением возраста пациентов: в возрастной группе от 52 до 64 лет она составляет 1,6%, от 65 до 74 лет – 15%, от 75 до 84 лет – 25%, а среди лиц старше 80 лет – 30%.
По некоторым данным, в Российской Федерации количество пациентов с ВМД может достигнуть 3,9 миллионов в ближайшие 5 лет.
Строение и функции сетчатки
Сетчатка - это внутренняя оболочка глаза, которая состоит из 10 слоев. Строение и функции сетчатки сравнимы с устройством головного мозга. Выражаясь образно, сетчатка есть “окно” в мозг. Наиболее страдает при развитии ВМД пигментный эпителий сетчатки.
Сетчатка состоит из специальных клеток и содержит около 6-7 миллионов колбочек и 110-125 миллионов палочек.
Палочки отвечают за ночное и периферическое (“боковое”) зрение, а колбочки – за центральное зрение (остроту, “четкость”) и восприятие цвета.
В центральной зоне (макула или центральная ямка, или желтое пятно) сетчатка наиболее тонкая, а скопление колбочек здесь максимальное.
Причины развития ВМД
Причин возникновения ВМД несколько. Каждая из них или их совокупность могут “запустить” развитие болезни.
Определены следующие факторы риска развития ВМД:
- возраст (средний возраст больных 55-80 лет, но по наблюдениям последних лет растет число пациентов среди лиц допенсионного возраста),
- пол (женщины болеют в 2 раза чаще мужчин),
- наследственность (если среди прямых родственников есть пациенты с ВМД, то риск заболеть увеличивается),
- сердечно-сосудистые заболевания (артериальная гипертензия, атеросклероз сосудов головного мозга),
- сахарный диабет,
- несбалансированное питание (избыточная масса тела, высокий уровень холестерина в крови, дефицит витаминов и антиоксидантов),
- курение,
- продолжительное и интенсивное воздействие прямых солнечных лучей,
- особенности профессиональной работы (например, работа с лазером или источниками ионизирующего излучения),
- плохая экология,
- перенесенные заболевания или травмы глаз.
Симптомы возникновения ВМД
Как правило, начало болезни пациент просто не замечает из-за отсутствия каких-либо “острых” проблем со зрением. Но учитывая, что при ВМД поражается центральное и цветовое зрение, описать стандартную последовательность развития заболевания можно следующим образом.
Сначала теряется яркость и контрастность восприятия цвета и искажаются видимые линии, а также пациенту не хватает освещенности, которой было достаточно раньше.
На следующем этапе при чтении и письме пациент замечает выпадение отдельных букв или целых слов.
Затем отмечается потеря остроты зрения на близком и на дальнем расстояниях.
Позже, при развитии болезни, перед глазом появляется пятно, резко ухудшающее зрение.
Самодиагностика заболевания
Диагноз ВМД может быть установлен только врачом-офтальмологом после необходимого осмотра и обследования.
Следует немедленно обратиться к офтальмологу при появлении любой из перечисленных жалоб:
- снижение остроты зрения как вдаль, так и на близком расстоянии
- затруднениях, возникающих при чтении и письме
- искажение контуров предмета, их цвета и контрастности, необходимость большего освещения, появление перед глазом полупрозрачного или непрозрачного пятна
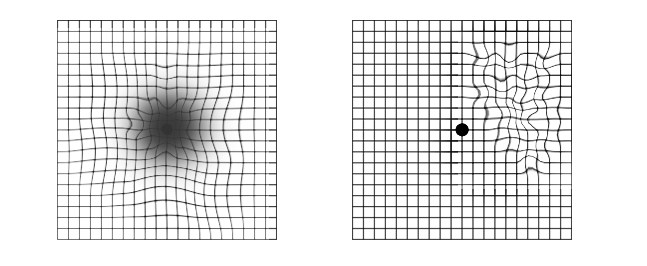
Эффективным будет самостоятельный тест зрительных функций, например по сетке Амслера.

Тест Амслера - довольно простой способ самотестирования зрения. Выполняется он с помощью специальной сетки Амслера в условиях дневного освещения с расстояния 30 см. Если Вы носите очки, проводить тест необходимо в очках.
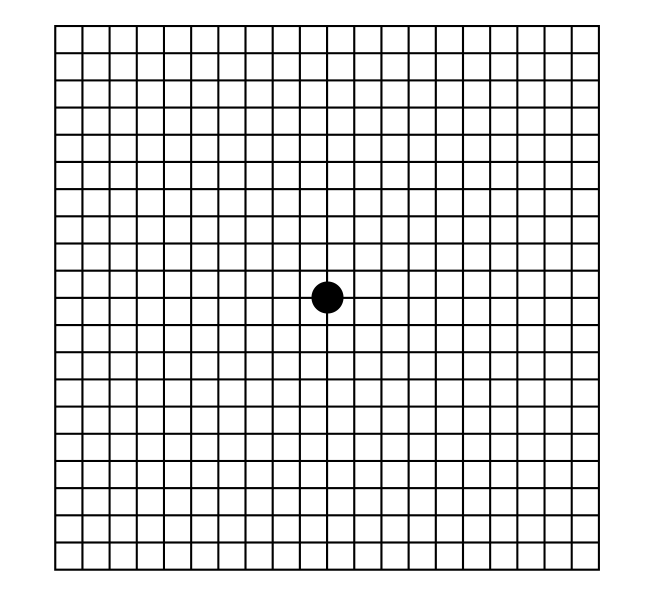
Закрывая поочередно один глаз, свободным глазом нужно смотреть на круглую точку в центре сетки. Если линии сетки покажутся неровными или прерывистыми, следует необходимо немедленно обратиться к офтальмологу.
Очки и ВМД
Очки не могут решить проблему с развитием дистрофии сетчатки. Представьте, что очки – это объектив фотокамеры, а сетчатка – это светочувствительная фотопленка. И эта пленка повреждена. Какой бы сильной не было оптика Вашего объектива, качественной фотографии не получится – на снимке будут отражаться недостатки пленки. Тоже и с глазами – даже при самых качественных линзах проецируемый на поврежденную сетчатку зрительный образ будет искажен.
Оптометрист или оптик сможет с помощью очков максимально использовать сохранившееся зрение или подобрать специальные средства коррекции для слабовидящих (специальные линзы или электронные устройства).
При ВМД поражается один глаз или оба?
Возрастная макулодистрофия – это заболевание парного органа, поражение распространяется на оба глаза.
Чаще всего на одном глазе поражение проявляется и прогрессирует активнее. Если пациент не проходит регулярные проверки у офтальмолога, сам он может не сразу заметить возникшие проблемы со зрением, так как дополнительную нагрузку берет на себя лучше видящий глаз.
Формы ВМД
Существуют 2 разные формы дистрофии сетчатки – «сухая» и «влажная». При этом у большинства пациентов (90%) встречается сухая форма, когда в центральной зоне сетчатки происходит накопление продуктов обмена клеток. Они нарушают прозрачность тканей и препятствуют проникновению света.
В макуле появляются скопление пигмента, друзы (отложение продуктов обмена), в дальнейшем происходит развитие атрофических очагов из-за дистрофических процессов.
Данная форма ВМД является более благоприятной в плане прогноза, характеризуется очень медленным прогрессированием заболеванием и менее выраженным снижением зрения.
Примерно в 10% случаев наблюдается влажная форма дистрофии сетчатки. Она проявляется быстрым агрессивным развитием болезни и проводит к резкому снижению, а в некоторых случаях к необратимой потере центрального зрения.
Из-за скопления большого количества продуктов обмена происходит повреждение и воспаление сетчатки. При этом вырабатываются факторы роста эндотелия сосудов, которые способствуют новообразованию хрупких неполноценных кровеносных сосудов. Через их стенки жидкая часть крови просачивается в ткань, образуя отек. Это приводит к нарушению взаимодействия слоев сетчатки и резкой потери зрения.
Методы диагностики ВМД
На сегодняшний день диагностировать дистрофию сетчатки возможно различными способами. Наряду с традиционными – проверка остроты зрения и осмотр глазного дна (офтальмоскопия) - существуют современные методы. Это фотографирование глазного дна, компьютерная периметрия (исследование периферического зрения), флуоресцентная ангиография (ФАГ), электрофизиологические исследования и оптическая когерентная томография.
Оптическая когерентная томография (ОКТ) – это неинвазивный метод исследования (метод исследования, во время которого не оказывается никакого воздействия с помощью игл или различных хирургических инструментов), позволяющий получить трехмерное изображение глазного дна.
Данный метод не связан с ионизирующим излучением и может проводиться сколь угодно часто у одного пациента. Именно оптическая когерентная томография (ОКТ) позволяет получать наиболее качественные изображения сетчатки, распознавая мельчайшие и самые ранние изменения, сопровождающие макулодистрофию.
Также данное исследование незаменимо для контроля эффективности проводимого лечения.
Флюоресцентная ангиография (ФАГ) – это метод, используемый для визуализации кровеносных сосудов глазного дна. В ходе исследования можно определить источник просачивания жидкости и выявить активность процесса, что также позволяет провести оценку эффективности лечения и показаний к его продолжению.
Современные методы лечения ВМД
В настоящее время современная медицина не может предложить действенный метод, позволяющий полностью излечиться от возрастной макулярной дегенерации и восстановить зрение.
Поэтому так важна ранняя диагностика и контроль этого заболевания.
Для лечения больных с сухой формой ВМД применяются:
- диета,
- медикаментозное лечение (прием препаратов, содержащих лютеин и зеаксантин, витаминных комплексов, антиоксидантов),
- лазерное лечение,
- хирургическое лечение (интравитреальное введение ингибиторов ангиогенеза).
При влажной форме дистрофии сетчатки болезнь развивается по другому сценарию и требует совершенно иной терапии. Применяются следующие методы:
- лазерное лечение (лазерная коагуляция и транспупиллярная термотерапия),
- фотодинамическая терапия,
- интравитреальное (то есть в полость глаза) введение ингибиторов ангиогенеза.
Первые два метода в настоящее время имеют ограниченную зону применения и не распространены широко в повседневной клинической практике.
Интравитреальное введение ингибиторов ангиогенеза
Интравитреальное введение анти-VEGF препаратов (препаратов, снижающих выработку ингибиторов фактора роста эндотелия сосудов) в настоящее время является золотым стандартом лечения влажной формы ВМД.
Эти препараты специфически распознают VEGF факторы, блокируют его действие, таким образом, тормозят патологический рост кровеносных сосудов и предотвращают пропотевание крови из них. Это может помочь предотвратить дальнейшее повреждение сетчатки, сохранить существующие зрительные функции, а в ряде случаев и улучшить зрение.
В настоящее время на российском рынке представлены 2 ингибитора ангиогенеза:
- препарат ранибизумаб (луцентис), который применяется с 2008 года
- препарат афлиберцепт (Эйлеа), который зарегистрирован в апреле 2016 года
Для всех ингибиторов ангиогенеза рекомендуется схема лечения, состоящая из 2 фаз.
Первая (загрузочная) фаза представляет 3 обязательных инъекции с интервалом в месяц. Вторая (поддерживающая) фаза может сильно варьировать по количеству последующих инъекций и интервалам между ними. Это зависит от стадии заболевания, ответа на проведенную терапию и определяется лечащим врачом.
Как выполняется интравитреальная инъекция
Интравитреальная инъекция обязательно должна выполняться в условиях операционной с соблюдением правил септики и антисептики и только врачом-офтальмологом, имеющим должную квалификацию и опыт подобных вмешательств. Инъекция выполняется под местной анестезией (путем закапывания местных анестетиков) и не требует предварительной подготовки. После инъекции рекомендуется закапывание противовоспалительных капель в течение 7 дней для профилактики осложнений. Сразу после инъекции возможно появление в поле зрения темного пятна. Данное состояние не является патологией, не требует дополнительного лечения и проходит самостоятельно в течение 2-3 дней.
В редких случаях инъекции в глаз могут вызвать инфекционные осложнения.
Необходимо как можно скорее связаться со своим лечащим врачом, если после интравитреальной инъекции у Вас появились следующие симптомы: боль, покраснение глаза, повышенная чувствительность к свету, ухудшение зрения, отек век.
Как долго необходимо продолжать лечение ингибиторами ангиогенеза?
Поскольку ВМД является хроническим заболеванием, то необходимость в интравитреальном введении ингибиторов ангиогенеза может возникнуть в любое время. Это зависит от индивидуального ответа на лечение: изменение симптомов, остроты зрения, структурных характеристик сетчатки. Очень важно регулярно проводить контрольные осмотры у офтальмолога и строго выполнять рекомендации лечащего врача.
Общие рекомендации при ВМД
При ВМД нет показаний к снижению обычной зрительной нагрузки, можно продолжить читать, писать, смотреть телевизор, как прежде.
В некоторых случаях на фоне ухудшения зрения могут возникать некомфортные ощущения в области глаз, головные боли. В этом случае пациенту потребуется отдых и менее продолжительная зрительная нагрузка.
В настоящее время не существует научных данных, доказывающих влияние работы за компьютером на возникновение и развитие ВМД.
Для решения вопроса о вождении автомобиля пациент с ВМД должен проконсультироваться с лечащим врачом-офтальмологом для определения степени повреждения сетчатки и влияния заболевания на адекватное восприятие дорожной ситуации. Если пациент курит, в первую очередь ему необходимо отказаться от вредной привычки (курение является доказанным фактором риска развития ВМД).
Крайне важно стараться соблюдать здоровый образ жизни. Соблюдение диеты, употребление достаточного количества витаминов и микроэлементов (в том числе прием лютеин-содержащих комплексов), отказ от курения, избегание стрессовых ситуаций, прогулки на свежем воздухе, умеренные физические нагрузки.
Необходимо регулярно наблюдаться у офтальмолога. Пациентам в возрасте от 40 до 64 лет каждые 2-4 года необходимо офтальмологическое обследование. В возрасте 65 лет и старше – каждые 1-2 года. При наличии факторов риска ВМД – не реже 2 раз в год.
При выявлении любой формы ВМД необходимо строго соблюдать рекомендации своего лечащего врача-офтальмолога.
Диета при ВМД
Диета – важный и обязательный аспект для профилактики и лечения ранних стадий ВМД.
Необходимо исключить из рациона продукты с повышенным содержанием холестерина.
Наполнить ежедневный рацион витаминами, микроэлементами и антиоксидантами.
Для сетчатки необходимы каратиноиды – лютеин и зеаксантин, которые содержатся в яичных желтках, шпинате, брокколи, цветном болгарском перце, тыкве, томатх, моркови, бобах, капусте, грейпфруте, киви и т.д. Каротиноиды образуют в макуле защитный жёлтый пигмент. Пигмент, как естественные солнцезащитные очки, оберегает сетчатку от разрушительного действия интенсивного света. Эти вещества не воспроизводятся организмом и должны поступать с пищей.
Однако содержание этих веществ в продуктах питания недостаточно высокое. Поэтому в настоящее время на фармацевтическом рынке представлено около 20 витаминно-минеральных комплексов для глаз, в состав которых входят каротиноиды.
Основное предназначение этих добавок – увеличение содержания желтого пигмента в макуле. Их прием направлен на профилактику, поддержание существующей остроты зрения и замедление прогрессирования заболевания.
Экспертный Совет по ВМД рекомендует прием лютеин-содержащих препаратов курсами в течение всей жизни.
Антиоксиданты для глаз содержат черника, красная смородина, косточки красного винограда.
Витамин А (ретинол) входит в состав зрительного пигмента, он содержатся в яйце, молоке, печени морских рыб.
Витамины группы В поддерживают нервную и иммунную системы, здоровый рост и размножение клеток в организме. Их источником являются дрожжи, творог, сыр, молоко, пророщенные зерна.
Витамин С оказывает общеукрепляющее действие на организм в целом и важен для профилактики ВМД. Им богаты белокочанная капуста, киви, цитрусовые, шпинат.
Витамин Е усиливает действие антиоксидантов, улучшает кровообращение в области глаз. Его источником являются растительные масла, орехи, шпинат.
Диета рекомендует разнообразное и сбалансированное питание. Питаться надо часто и дробно – 5-6 раз в день.
Как можно пройти обследование и лечение возрастной макулярной дегенерации в СОКОБ им.Т.И. Ерошевского
- По полису ОМС (бесплатно) - для жителей РФ (при наличии направления в СОКОБ имени Т.И. Ерошевского из поликлиники по месту прикрепления полиса ОМС).
- По программам добровольного медицинского страхования (ДМС)
- Платно (из личных средств пациентов)