моей маме 75 лет у нее катаракта левого глаза. Будут ли ей делать операцию в таком возрасте
Лечение катаракты глаза
Катаракта - одно из самых распространенных глазных заболеваний. По данным Всемирной организации здравоохранения катаракта наблюдается более чем у 50 млн. человек.
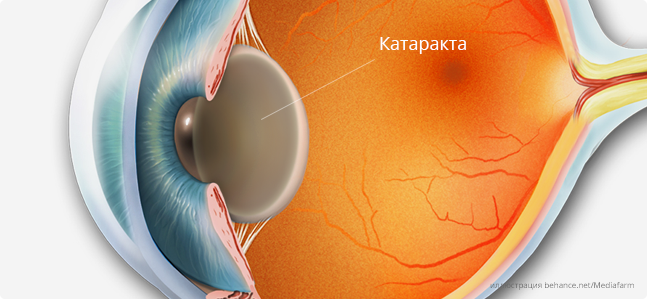
Что такое катаракта?
Катаракта – это заболевание глаз, при котором хрусталик глаза постепенно утрачивает свою эластичность и прозрачность, становится более плотным и мутнеет.
Хрусталик глаза – это прозрачная внутриглазная линза, которая располагается между радужкой и стекловидным телом, пропускает и преломляет световые лучи, фокусируя их на сетчатке и создавая изображение.
Когда хрусталик прозрачен и эластичен, он легко меняет свою форму, мгновенно "настраивая резкость", за счет чего глаз одинаково хорошо видит и вдали, и вблизи.
Помутнение хрусталика препятствует проникновению световых лучей внутрь глаза (в глаз попадает только незначительная их часть), что сопровождается в начале выраженным снижением остроты зрения, ощущением "тумана" и "пелены" перед глазами, а по мере «созревания» катаракты, когда цвет зрачка, вместо черного, становится белым, приводит к полной слепоте.

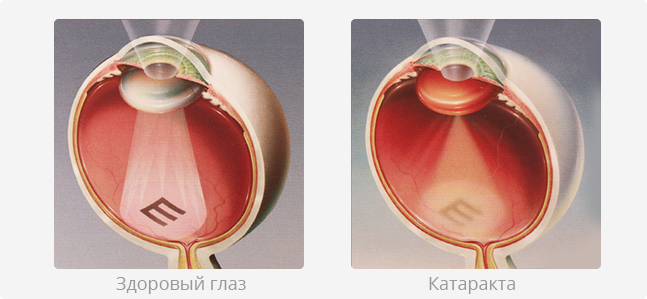
Причины развития катаракты
Наиболее распространена возрастная или старческая катаракта, обусловленная возрастными обменными нарушениями питания тканей глаза. Почти половина населения земного шара старше 40 лет страдает катарактой. Но сегодня это заболевание все чаще встречается и у относительно молодых активных людей в возрасте до 40 лет.
Врожденная катаракта глаза развивается в детском возрасте и связана с наследственной патологией или патологией хрусталика, возникшей при внутриутробном развитии плода.
Травматическая катаракта может возникнуть в любом возрасте. Сильный удар, порез, прокол, термический или химический ожог могут привести к помутнению хрусталика.
Факторы, также способствующие развитию катаракты:
- эндокринные расстройства (нарушения обмена веществ, сахарный диабет, авитаминоз);
- длительный прием некоторых лекарственных препаратов;
- различные глазные заболевания (глаукома, диабет, близорукость высоких степеней и т.д.);
- неблагоприятная экологическая обстановка;
- рентген, ультрафиолетовое, лучевое и высокочастотное воздействие;
- токсические воздействия;
- курение.
Симптомы катаракты
Признаки начальной катаракты индивидуальны для каждого человека, но чаще всего наблюдаются следующие:
- постепенное снижение зрения,
- трудности при чтении мелкого шрифта, в работе с мелкими деталями, шитье,
- затуманенное зрение,
- повышенная чувствительность к яркому свету,
- ухудшение ночного зрения,
- двоение в глазах и искажение рассматриваемых предметов,
- ухудшение цветового восприятия, изображения могут приобретать желтый оттенок;
- перед глазами появляются «мушки» или пятна;
- сложность при подборе или потребность в частой смене очков.
По наблюдениям офтальмохирургов, прогрессирование катаракты у пациентов может происходить в период от 4 до 10 лет.

Диагностика катаракты
Если у Вас есть симптомы катаракты, если Вы отмечаете снижение остроты зрения, потерю четкости изображения, срочно обратитесь к офтальмологу. Определить наличие и поставить диагноз «катаракта» может только квалифицированный специалист.
С целью выявления катаракты в больнице им. Т.И. Ерошевского Вам проведут комплексное офтальмологическое обследование на современной аппаратуре.
Основным методом диагностики катаракты является биомикроскопия - исследование переднего отрезка глазного яблока, которое позволяет офтальмологу подробно обследовать наружные и внутренние структуры глаза.
Также в рамках диагностики катаракты по медицинским показаниям назначаются:
- компьютерная периметрия (исследование поля зрения);
- тонометрия (измерение внутриглазного давления);
- офтальмоскопия (определение состояния сетчатки и зрительного нерва в ходе осмотра глазного дна);
- ультразвуковое исследование глаза (измерение толщины роговицы, глубины передней камеры глаза, толщины хрусталика, определение состояния стекловидного тела и сетчатки при наличии помутнений в оптических средах);
- компьютерная рефрактокератометрия (определение степени рефракции глаза, преломляющей силы роговицы, необходимой для расчета искусственного хрусталика глаза при удалении катаракты);
- кератотопография и эндотелиальная микроскопия (всестороннее исследование переднего отрезка глаза, позволяющее бесконтактным способом получить данные о кривизне передней и задней поверхности роговицы, а также значения толщины по всей площади роговицы, выполнить подсчет эндотелиальных клеток).
По результатам обследования производится расчет оптической силы искусственного хрусталика глаза (ИОЛ). Индивидуальный расчет параметров ИОЛ осуществляется несколькими методиками, в том числе с помощью уникальных приборов «IOL-Master» (фирмы ZEISS, Германия) и «Lenstar» (фирмы Haag-Streit, Швейцария). Эти приборы позволяют оптимально и безошибочно рассчитать оптические параметры искусственного хрусталика, поэтому мы можем быть уверены в точности индивидуального расчета параметров искусственного хрусталика в нашей клинике.
Как лечить катаракту?
Единственный существующий способ лечения катаракты - хирургический, т.е. удаление мутного хрусталика с заменой его на искусственный (интраокулярную линзу)!
Важно запомнить!
- Лечение катаракты без операции невозможно, народные методы лечения катаракты не действуют!
- Глазные капли от катаракты не помогают избавиться от катаракты! Капли от катаракты на ее начальных стадиях могут только приостановить развитие, лишь несколько замедляя её прогрессирование.
- Катаракту необходимо удалять в любом случае! Набухающий хрусталик может вызывать нарушение внутриглазного давления и гибель зрительного нерва, что в дальнейшем может привести к необратимой слепоте.
Когда нужно удалять катаракту?
В настоящее время специалистами установлено: для проведения оперативного лечения не целесообразно ждать "созревания" катаракты и терять зрение почти до полной слепоты. Сроки хирургического лечения определяются врачом индивидуально для каждого пациента.
Удалять катаракту нужно тогда, когда она начинает мешать вести обычный образ жизни. Уже при незначительных нарушениях зрительных функций (трудно читать, водить машину, справляться с мелкой работой и т.д.), Вы можете принять решение о хирургическом лечении катаракты.
Важно запомнить!
- Чем раньше будет начато лечение, тем лучших результатов можно достичь.
- Лечение, выполненное на ранних стадиях развития катаракты, протекает быстрее и легче и предотвращает риск развития осложнений, связанных с перезреванием катаракты и набуханием хрусталика (вторичная глаукома, иридоциклит, подвывих хрусталика, низкое послеоперационное зрение).
Методы удаления катаракты в СОКОБ им.Т.И.Ерошевского
В СОКОБ им. Т.И. Ерошевского хирургическое лечение катаракты проводится с применением технологии ультразвуковой факоэмульсификации (ФЭК) или экстракапсулярной экстракции (ЭКЭК). Для каждого пациента оптимальный способ оперативного вмешательства подбирается врачом индивидуально. Операции выполняются на высоком микрохирургическом уровне с использованием современного высокотехнологичного оборудования и высококачественных расходных материалов.
Экстракапсулярная экстракция катаракты (ЭКЭК) — традиционная шовная методика, требующая разреза глазного яблока длиной 8-10 мм, через который удаляется помутневший хрусталик. Методика предпочтительна только в особо «запущенных» случаях, когда катаракта достигла зрелой стадии. Основное преимущество операции - сохранение капсулы хрусталика, что позволяет сохранить нормальное анатомо-физиологическое строение глаза. Негативной особенностью традиционной методики является высокая вероятность развития послеоперационного астигматизма, обусловленного натяжениям швов.
Факоэмульсификация катаракты (ФЭК) - бесшовное удаление катаракты с помощью ультразвука с одновременной имплантацией искусственного хрусталика через маленький самогерметизирующийся микропрокол от 1,8 мм. Минимальная травматичность операции резко снижает риск возникновения послеоперационных осложнений, обеспечивает быстрое анатомическое и функциональное восстановление глаза. На сегодняшний день это самый безопасный и наиболее щадящий метод хирургического лечения катаракты во всем мире, «золотой стандарт» хирургии хрусталика, обеспечивающей быструю и качественную медицинскую и социальную реабилитацию пациентов. Метод ультразвуковой факоэмульсификации катаракты (ФЭК) применяется в СОКОБ им. Т.И.Ерошевского с 1999 года.
В последнее время в офтальмологических клиниках стала появляться модификация методики ФЭК — «лазерное» удаление катаракты (или удаление катаракты с помощью фемтосекундного лазера). Отличие этого метода от ультразвуковой факоэмульсификации, применяемой в СОКОБ им. Т.И. Ерошевского, заключается лишь в способе дробления хрусталика и способе создания микропрокола, через который будет удален помутневший хрусталик и имплантирован искусственный хрусталик – а именно с помощью лазера с компьютерным наведением. В остальном технология проведения операции по удалению катаракты едина - через микроразрез в капсулу, где ранее размещался хрусталик, вводится гибкая интраокулярная линза в сложенном состоянии, которая самостоятельно разворачивается внутри глаза и надежно фиксируется.
В клинике им. Т.И. Ерошевского на основе факоэмульсификации также разработана и применяется ультрасовременная авторская методика удаления катаракты - бимануальная хирургия катаракты. Метод бимануальной факрэмульсификации катаракты был внедрен в клиническую практику больницы имени Т.И. Ерошевского в 2009 году и основан на разделении ирригационного и аспирационного потоков с целью уменьшения размера микропрокола при факоэмульсификации до 0,7 мм. Уменьшение разреза до 0.7 мм позволяет исключить возникновение послеоперационного индуцированного астигматизма, сопровождается лучшими рефракционными результатами и уменьшает риск развития вторичной инфекции.
Методика и преимущества бимануальной факоэмульсификации были представлены в 2010 г. на VII Международной офтальмологической конференции «Рефракция» главным врачом больницы им. Т.И. Ерошевского, заведующим каферой офтальмологии СамГМУ, д.м.н. А.В. Золотаревым и получила единодушное одобрение коллег.
Как правильно выбрать искусственный хрусталик?
Требования людей к качеству жизни с каждым годом повышаются. Сейчас уже недостаточно просто прооперировать катаракту (заменить помутневший живой хрусталик глаза на искусственный).
Технические характеристики современных моделей искусственных хрусталиков отвечают самым высоким требованиям, обладают высокой биосовместимостью с тканями глаза, отличной цвето- и светопередачей, антибликовым эффектом, защищают глаз от ультрафиолета и дают хорошие стабильные послеоперационные результаты именно в отношении качества зрения.

Что следует знать пациентам об искусственных хрусталиках!
- Современные эластичные искусственные хрусталики максимально схожи по своим свойствам с хрусталиком человека и устанавливаются единожды, имея «пожизненный» срок годности.
- Высококачественный искусственный хрусталик обязательно должен быть изготовлен из высококачественного мягкого и эластичного материала (как правило, это синтетический акрил) и иметь:
-
- фильтр, обеспечивающий защиту чувствительной сетчатки от вредного ультрафиолетового излучения;
- асферическую поверхность;
- прямой угол края по всему периметру оптического элемента хрусталика.
- Искусственный хрусталик лишь проводит свет и фокусирует изображение на сетчатке. Острота зрения также зависит от состояния сетчатки, зрительного нерва, стекловидного тела, сосудов глаза. Если эти структуры здоровы, то острота зрения после операции будет высокой. При наличии сопутствующих заболеваний этих структур после операции зрение улучшится ровно на столько, насколько они сохранны.
Каждый пациент с катарактой индивидуален, поэтому в выборе хрусталика (ИОЛ) очень важен индивидуальный подход. Окончательный выбор вида хрусталика осуществляется только совместно с хирургом с учетом медицинских показаний, свойств ИОЛ, образа жизни пациента, его соматического статуса, психологического настроя и индивидуальных предпочтений!
Какие хрусталики устанавливают в СОКОБ им.Т.И. Ерошевского?
Пациентам ГБУЗ «СОКОБ им. Т.И.Ерошевского» предлагается широкий выбор новейших высококачественных моделей эластичных искусственных хрусталиков (интраокулярных линз - ИОЛ) ведущих мировых производителей (Амо, Аlcon, Rayner, Bousch &Lomb и др.) и отечественного производства:
- сферические ИОЛ,
- асферические ИОЛ для коррекции сферических аберраций (искажений),
- торические ИОЛ для коррекции астигматизма,
- мультифокальные ИОЛ, позволяющие имитировать работу естественного хрусталика глаза и получить высокое зрение вблизи и вдаль, и на средних расстояниях. Такие ИОЛ позволяют пациентам комфортно видеть без использования дополнительных очков и контактных линз.
Современные хрусталики последнего поколения, применяемые в клинике им.Т.И.Ерошевского, позволяют реализовать к каждому пациенту свой подход при выборе линзы с учетом не только медицинских показаний, но и индивидуальных требований к зрению. Вкупе с использованием новейшей аппаратуры и программ для расчета оптической силы интраокулярных линз это позволяет достигать самого высокого уровня функциональных результатов хирургии катаракты.
Именно в этом плане мы переосмыслили термин «премиум-коррекция» зрения: не дорогостоящая, а высокотехнологичная индивидуализированная коррекция, удовлетворяющая все запросы наших пациентов к качеству зрения.
Что важно знать пациентам!
- В рамках реализации Программы государственных гарантий оказания гражданам РФ бесплатной медицинской помощи при удалении каратакты по полису ОМС имплантации подлежит только базовый искусственный хрусталик. Базовые ИОЛ позволяют вам улучшить зрение вдаль, но они не могут восстановить всю полноту «молодого» зрения. Высокотехнологичные модели искусственных хрусталиков не входят в стандарт оказания бесплатной медицинской помощи (ОМС) и не могут быть установлены бесплатно.
Лечение катаракты при глаукоме
Помутнение хрусталика (катаракта) у пациентов с глаукомой развивается чаще, чем у большинства людей. Это может быть следствием особенностей метаболизма глаукомного глаза или происходит под воздействием лечения. В любом случае, удаление хрусталика при глаукоме способствует расширению угла передней камеры и улучшению оттока жидкости из глаза. В ряде ситуаций, когда угол передней камеры узкий или закрыт, удаление хрусталика может привести к существенному снижению внутриглазного давления. Причем это касается как мутного хрусталика (катаракты), так и прозрачного. Хирургические вмешательства по замене хрусталика в глаукомном глазу имеют некоторые особенности, связанные со слабостью хрусталиковых связок и ригидностью зрачка, часто встречающиеся у таких пациентов. В связи с этим, оперативное лечение катаракты в глаукомном глазу требует от хирурга более высокой квалификации и опыта работы с глаукомными больными. В глаукомном отделении СОКОБ им. Т.И.Ерошевского ежегодно проводится более 3000 операций по замене хрусталика у пациентов с глаукомой, которые выполняются опытными офтальмохирургами.
Как долго длится операция?
Современные микрохирургические технологии удаления катаракты позволяют выполнять операцию быстро, в среднем операция по удалению катаракты длится 10-15 минут.
Будет ли чувствоваться боль во время операции?
Операция по удалению катаракты абсолютно безболезненна и не требует «общего» наркоза: проводится с использованием местной анестезии (закапывание обезболивающих глазных капель) и внутривенной инъекционной анестезии. Метод анестезии подбирается врачом-анестезиологом для каждого пациента с учетом индивидуальных факторов и особенностей организма. Операция легко переносится пациентами разного возраста и не оказывает нагрузку на сердечно-сосудистую систему.
Будут ли накладываться швы после операции?
Современная технология «безразрезной» или «бесшовной» хирургии катаракты выполняется через самогерметизирующийся микропрокол и не предусматривает наложения швов.
В зависимости от свойств роговицы конкретного человека микроразрезы и проколы самостоятельно герметизируются с той или иной степенью надежности. Если у хирурга в ходе операции возникает любое сомнение в идеальной герметизации разреза, он может принять решение о наложении временного (1-5 дней) шва для гарантированного отсутствия послеоперационных осложнений. Такие швы обычно снимают в ближайшие дни после операции в отличие от «шовной» хирургии или хирургии «больших разрезов», где швы снимаются через более длительный промежуток времени (4-6 месяцев).
Нужно ли находиться в стационаре после удаления катаракты?
Выбор формы пребывания в больнице им. Т.И. Ерошевского осуществляется пациентом совместно с врачом на дооперационном этапе в зависимости от методики проведения операции, с учетом индивидуальных особенностей организма и пожеланий пациента.
Оперативное лечение катаракты в Самарской офтальмологической больнице им. Т.И.Ерошевского проводится амбулаторно в условиях дневного стационара, а также в условиях стационара круглосуточного пребывания.
При проведении бесшовной микрохирургической операции по удалению катаракты госпитализация пациента в круглосуточный стационар не требуется.
Амбулаторное удаление катаракты методом ультразвуковой факоэмульсификации давно является мировым «золотым» стандартом лечения катаракты и проводится во всех мировых передовых клиниках. Уже через 30 минут после операции после небольшого отдыха и осмотра врача, пациент возвращается домой. Весь послеоперационный период пациент проводит дома в комфортных и привычных для него условиях и приходит к лечащему врачу только на контрольные осмотры.
Как протекает послеоперационный период?
- Болевых ощущений в глазу и обильного отделяемого после операции, как правило, не бывает.
- В течение первых суток после операции возможно ощущение тяжести в глазу.
- В первые дни после операции могут беспокоить туман перед глазом, чувство инородного тела, ощущение покалывания, слезотечение, светобоязнь, повышенная яркость изображения и «вспышки». Это не говорит о каких-либо проблемах, а является естественной реакцией глаза на хирургическое вмешательство.
- Запланированная в ходе операции острота зрения достигается, как правило, в течение 1-10 дней после операции.
- В период реабилитации глаза могут быть «разными» - как по зрению, так и по ощущениям, поэтому на некоторое время могут потребоваться очки, которые выписывают через 3-4 недели после операции.
- Полное послеоперационное восстановление глаза происходит индивидуально, обычно в течение 1 месяца.
Правила поведения в течение 1 месяца после операции
- Неукоснительно соблюдать рекомендации врача, закапывать назначенные капли и посещать плановые послеоперационные осмотры!
- Не спать на стороне оперированного глаза.
- Избегать резких наклонов, сотрясений головы и поднятия тяжестей более 10-15 кг - 2 недели
- Не подвергать глаза резким температурным перепадам (в том числе, не посещайте сауну и баню), избегать переохлаждения.
- Не тереть прооперированный глаз и не давить на него.
- Носить солнцезащитные очки на улице.
- Избегать попадания воды и мыла в оперированный глаз.
- Не злоупотреблять спиртными напитками в течение 2-4 недель после операции.
- Оберегать глаза от чрезмерного напряжения: при просмотре телевизора или чтении чаще делать перерывы.
Когда после операции можно приступить к работе, вернуться к обычному образу жизни?
Полное восстановление работоспособности возможно уже через 7-10 дней после операции (при условии отсутствия длительных зрительных и физических нагрузок и исключении тяжелого физического труда в течение 1 месяца).
Когда можно удалять катаракту на втором глазу?
Срок операции на втором глазу определяется лечащим врачом индивидуально, но не ранее чем через 1 неделю после первой операции.
Как можно получить лечение катаракты в СОКОБ им.Т.И. Ерошевского
- Для жителей РФ операции по поводу удаления катаракты в СОКОБ имени Т.И. Ерошевского проводятся бесплатно в рамках ОМС.
- По программам добровольного медицинского страхования (ДМС)
- Платно (из личных средств пациентов)
Сколько стоит операция по удалению катаракты?
Операции по удалению катаракты входят в перечень медицинской помощи, которую граждане РФ могут получить БЕСПЛАТНО по полису ОМС в рамках реализации Программы государственных гарантий бесплатного оказания медицинской помощи гражданам РФ.
Лечение катаракты в СОКОБ им. Т.И.Ерошевского можно также получить ЗА НАЛИЧНЫЙ РАСЧЕТ при самостоятельном обращении за получением медицинских услуг, предоставляемых на иных условиях, чем предусмотрено Программой государственных гарантий оказания гражданам РФ бесплатной медицинской помощи (без направления), согласно утвержденному Прейскуранту.
Граждане иностранных государств и лица, не являющиеся застрахованными по обязательному медицинскому страхованию в РФ, могут получить лечение катаракты платно, согласно утвержденному Прейскуранту.
Стоимость операции по удалению катаракты в отделении платных услуг зависит от категории сложности хирургического вмешательства, вида искусственного хрусталика, формы пребывания в СОКОБ им. Т.И. Ерошевского и составляет от 20 000 рублей в условиях дневного стационара, от 24 000 - в круглосуточном стационаре.
Записаться на консультацию в СОКОБ им.Т.И. Ерошевского


Вопрос-ответ
Отзывы
Огромное спасибо хирургу Ахмеровой Юлии Михайловне за отлично проведенную опрерацию 27.10.2016 по удалению катаракты. Зрение восстановилось на 100%.
Выражаю огромную благодарность всему персоналу 4 отделения, в отдельности, моему лечащему врачу Ахмеровой Юлии Михайловне. Вы вернули мне радость видеть этот мир, хотя я думала, что уже все потеряно окончательно. Здоровья вам и низкий поклон за ваше отношение к своим пациентам. Спасибо большое!!!
Выражаю огромную благодарность Русскову Константину Николаевичу и Анастасии Александровне из 2 отделения за чуткость внимательность и профессионализм высшей степени. Мне они провели очень удачные операции на оба глаза-катаракта. Таких профессионалов надо ценить и поощрять их тяжёлый труд. Счастья ВАМ ребята и успехов в вашей дальнейшей благородной работе. Бывший пациент Арсков Александр Ильич.
Благодарность коллективу больницы.
"...всем знакомым буду рекомендовать вашу клинику..."
Копия прилагается.

Огромная благодарность Степану Юрьевичу за его золотые руки! Вы вернули зрение моей маме, была сделана операция по удалению катаракты. Мама приезжала на лечение из Казахстана. Дай Бог вам, Степан Юрьевич, крепкого здоровья и успехов в вашей профессиональной карьере! С благодарностью, Пушина Валентина.